El diagnóstico del síndrome de apnea del sueño se basa en pruebas especializadas
– El examen de referencia es el registro polisomnográfico (PSG) realizado en un laboratorio del sueño. Confirma la existencia del SAS. Combina sensores electroencefalográficos (EEG, para la actividad cerebral), electrooculográficos (EOG, para los movimientos oculares) y electromiográficos (EMG, para la actividad muscular) para puntuar las fases del sueño, y sensores mecánicos para registrar los distintos parámetros respiratorios (cinturón torácico y abdominal, flujo naso-oral, oximetría).
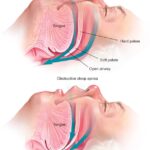
De este modo, es posible detectar las interrupciones del flujo de aire (apneas) medidas en la nariz y la boca, así como el esfuerzo respiratorio en el tórax y el abdomen, lo que permite diferenciar las apneas obstructivas de las apneas centrales, en las que el control de la respiración se interrumpe en los centros.
A veces, el flujo respiratorio simplemente se reduce. Se denominan hipopneas si la reducción del flujo es superior al 50%, o si se asocia a un descenso de la saturación de oxígeno superior al 3%, o si se produce una breve reacción de excitación en el electroencefalograma tras la reducción del flujo.
La oximetría dactilar, que registra continuamente la saturación de oxígeno en sangre durante el sueño, muestra el impacto de las apneas en la oxigenación.
Los registros EEG muestran que el sueño está fragmentado por numerosos despertares breves o microdespertares al final de cada apnea o hipopnea, y que hay un déficit de sueño profundo (estadios 3 y 4) y de sueño REM, lo que conlleva un déficit significativo de la calidad del sueño.
Los microdespertares son raramente percibidos por los pacientes, que la mayoría de las veces consideran que su sueño es poco reparador, o incluso se quejan de insomnio al final de la noche.
Cuando el índice de eventos respiratorios (apneas + hipopneas por hora de sueño) se sitúa entre 5 y 15 por hora de sueño, el SAS se considera leve, y entre 15 y 30, moderado. Por encima de 30, es grave. La presencia de síntomas clínicos molestos, en particular somnolencia, es un factor adicional para el diagnóstico.
– O mediante una poligrafía ventilatoria (PV), que estudia únicamente los parámetros de la respiración durante el sueño.
Esta prueba simplificada registra el flujo respiratorio mediante una cánula nasal, los movimientos respiratorios mediante correas toracoabdominales, la oximetría, la frecuencia cardiaca, incluso la posición del cuerpo y los ruidos traqueales. El valor de esta prueba se limita a un resultado positivo (índice de apnea-hipopnea >30).
Un resultado negativo puede estar relacionado con una duración insuficiente del sueño, como puede observarse cuando se asocia insomnio, en cuyo caso el número de apneas-hipopneas por hora de registro subestima el número de apneas-hipopneas por hora de sueño.
Por lo tanto, una poligrafía ventilatoria negativa es esencial cuando la sintomatología es sugestiva, sobre todo en presencia de somnolencia diurna, y un examen polisomnográfico que registre el sueño (gracias al registro de la actividad cerebral) es la única manera de descartar con certeza el SAS o de vincular la somnolencia a otra patología (impaciencia de los miembros inferiores, narcolepsia, hipersomnia idiopática, etc.).